胃がん検診
胃がん検診
動画「胃がん検診を受けましょう」(4分26秒)
※ 2021年11月1日改訂
胃がん検診による早期発見の大切さと、内視鏡検査の位置づけについて、ストーリー仕立てのアニメーションで解説しています。
胃は、食べ物を一時的に貯蔵し消化する役割をする袋状の臓器です。胃がんは、胃の内側の粘膜にある細胞が何らかの原因でがん化して発生します。
日本人ではがんの中で発生する確率が3番目に高く(2019年のデータに基づく)、男性の10人に1人、女性の21人に1人が胃がんと診断されており、がんの種類別の死亡者数も3位となっています。
こうしたデータを見ると、胃がんになると治りにくいのではないかと思うかもしれませんが、胃がんは早期に見つかれば98%が治癒すると言われている治療成績の良いがんでもあります。ただし、早期の段階では自覚症状が出にくいがんですので、早期発見・早期治療のために、たとえ症状がなくても定期的にがん検診を受けることが非常に重要だといえます(図1)。
(図1)胃がんの5年相対生存率
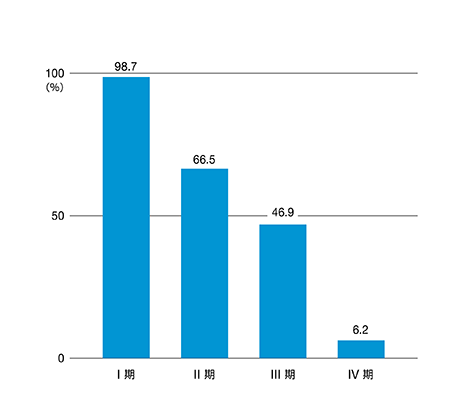
※全国がんセンター協議会の生存率共同調査(2022年8月集計)による
胃がん予防対策としては、食生活の改善、禁煙、ヘリコバクター・ピロリ(ピロリ菌)※1の除菌などの胃がん予防対策を行うこと、そして胃がん検診を受けることが大切だと考えられています。
- ※1 ヘリコバクター・ピロリ(ピロリ菌)とは、胃粘膜に感染して慢性的な炎症を起こす細菌です。炎症が続くと、胃の粘膜はだんだん萎縮し胃や十二指腸の潰瘍やがんなどを引き起こすことがあるといわれています。任意型胃がん検診では、ピロリ菌に感染しているかどうかを確認する検査を行うこともあります。
現在、わが国で受けられる胃がんの検診には、大きく分けて対策型検診と任意型検診があります。
<対策型胃がん検診>
市区町村などの自治体や、職場などで加入している健康保険組合が主体となって行う胃がん検診のことです。50歳以上の人を対象として、胃部X線検査(バリウム検査)もしくは胃内視鏡検査を2年に1回行うことが推奨されています※2。グラフを見ても分かるように、胃がんは50歳代から急激に増加していることから、50歳を過ぎたら定期的に検診を受けることの大切さが分かります(図2)。
- ※2 2015年3月に発表された『有効性評価に基づく胃がん検診ガイドライン2014年版』(国立がん研究センター)では、胃内視鏡検査も、50歳以上の方を対象に、対策型検診および任意型検診として実施することが推奨されました。それら研究結果等を踏まえ、厚生労働省の「がん予防重点健康教育及びがん検診実施のための指針(2016年2月4日一部改正)」が改正され、対策型検診でも胃内視鏡検査が選択肢として追加されることになりました。
- 改正前の対策型胃がん検診では40歳以上の方を対象に1年に1回胃部X線検査を実施していたことから、2016年4月以降も、例外として、40歳代の方と、50歳以上の方で胃部X線検査を選択した方には、胃部X線検査を1年に1回行うことがあります。
- 参考資料:厚生労働省ホームページ「がん予防重点健康教育及びがん検診実施のための指針」(2016年2月4日一部改正)
(図2)胃がんによる年齢階級別死亡率 2019年(男女計)
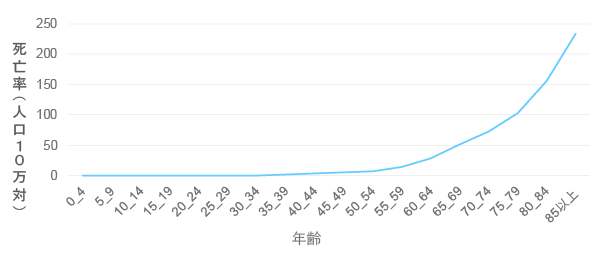
国立がん研究センターがん情報サービス「がん登録・統計」(人口動態統計)より作図
胃部X線検査(バリウム検査)
胃部X線検査は、造影剤のバリウムと、胃を膨らませるための炭酸ガスを発生させる発泡剤を飲んで受ける、いわゆる胃レントゲン検査といわれる検査です。胃部X線検査は、実施すると、集団の死亡率を下げることができることが証明されています。
胃部X線検査で陽性と判定された場合※3には、精密検査として、胃内視鏡検査を行います。
- ※3 陽性とは、検査の結果、なんらかの病気なのではないかと疑われることです。本当に病気かどうか、またどのような病気なのかを判断するため、必ず精密検査を行います。
胃内視鏡検査
先端に広角レンズや小型撮像素子(CCDなど)が搭載された内視鏡を鼻や口から挿入して、リアルタイムに体の中の映像を観察する検査です。胃がんかどうか疑わしい病変があった場合には、胃がんの診断を確実にするために、“胃生検”といって、内視鏡でその部位を少量採取して顕微鏡で詳細に調べる検査を行います。
胃がんである人とそうでない人をふるいわけるための検査として胃内視鏡検査を行った場合、初回の検診でがんを正しく判定できる割合は88.6%、継続して検診を受けている場合では95.4%にのぼるとされています※4。
従来から任意型検診として広く普及していましたが、2016年に「がん検診実施のための指針」が改正され、対策型胃がん検診としても実施されるようになりました。詳しくは、コラム「胃がん検診と胃内視鏡検査」をご確認ください。
- ※4 『有効性評価に基づく胃がん検診ガイドライン2014年版』(国立がん研究センター)より
<任意型胃がん検診>
個人の希望によって行う胃がん検診です。検査を提供している施設により受けることのできる検査は異なります。
「有効性評価に基づくがん検診ガイドライン」では、任意型検診においても、対策型検診と同様に胃部X線検査※5と胃内視鏡検査の受診を推奨しています。
そのほかの検査としては、「ペプシノゲン検査」「ヘリコバクターピロリ検査」があります。これらの検査については、胃がん死亡率を減少させる効果があるかどうかを判断する証拠が不十分であるとされていますが、受診者が検査を希望しており、かつ、受診した施設でこれらの検査を提供している場合には受けることができます。
- ※5 胃部X線検査で陽性と判定された場合(病気の疑いがあると指摘された場合)は、精密検査として、胃内視鏡検査を行います。
ペプシノゲン検査
胃で作られる消化酵素ペプシンのもとになる物質“ペプシノゲン”の量を採血して測定し、胃粘膜の萎縮の程度を調べることで、胃がんになりやすい慢性胃炎の有無を判定する検査です。
粘膜の萎縮とは、慢性胃炎が続いて、胃粘膜が薄くなっている状態のことを指し、この状態がすすむと胃がんになるおそれがあるとされています。
ヘリコバクターピロリ検査
ヘリコバクター・ピロリ(ピロリ菌)の感染の有無を調べ、胃がんになるリスクを知るために行う検査です。ピロリ菌は胃粘膜に慢性的な炎症や胃がんの発生にも関連していると考えられており、近年では、検査方法と除菌方法が確立しています。
検査方法には、内視鏡を使わない呼気を調べる方法、血液を採る方法、尿や便を調べる方法と、内視鏡を使う方法があります。