大腸がん(直腸がん・結腸がん)の治療と予防
大腸がん(直腸がん・結腸がん)の治療と予防
治療:手術
大腸進行がんの第一の治療法は、外科的にがん細胞を取り去ることです。
今日では、早期がんは開腹手術せずに大腸内視鏡で取り去ること(摘除:てきじょ)ができるようになり、早期大腸がん全体の約60%は内視鏡による治療を行うようになりました。しかし、大腸内視鏡で摘除できないないがんは、深達度(しんたつど)、リンパ節への転移![]() 、遠隔転移(大腸がんの場合は肝臓と肺に転移
、遠隔転移(大腸がんの場合は肝臓と肺に転移![]() する傾向)の3つの状態に基づいて切除範囲を決め、開腹手術を行います。
する傾向)の3つの状態に基づいて切除範囲を決め、開腹手術を行います。
<結腸がん>
粘膜内の早期がんはリンパ節転移![]() の可能性がないので内視鏡治療ができます。粘膜下層のがんは約10%にリンパ節転移
の可能性がないので内視鏡治療ができます。粘膜下層のがんは約10%にリンパ節転移![]() が見られるため、深達度から判断し、手術か内視鏡かを選択します。内視鏡治療後の病理(びょうり)診断でリンパ節転移
が見られるため、深達度から判断し、手術か内視鏡かを選択します。内視鏡治療後の病理(びょうり)診断でリンパ節転移![]() がある場合は外科的な追加切除を行います。
がある場合は外科的な追加切除を行います。
進行がんの場合は、転移![]() の可能性があるリンパ節を検討します。その結果をもとにがんのある大腸部位とその血管に沿ったリンパ節を取り去ります。切除後は前後で縫合しつなぎ合わせます。
の可能性があるリンパ節を検討します。その結果をもとにがんのある大腸部位とその血管に沿ったリンパ節を取り去ります。切除後は前後で縫合しつなぎ合わせます。
治癒不可能な場合でも、腸管ががんで狭くなっているような場合は、便通異常などの問題をふくめ、生活の質を少しでも改善させるため、腫瘍![]() を含めた腸管を切除します。
を含めた腸管を切除します。
結腸がんの切除手術後は、大腸の長さは短くなりますが機能は維持されます。
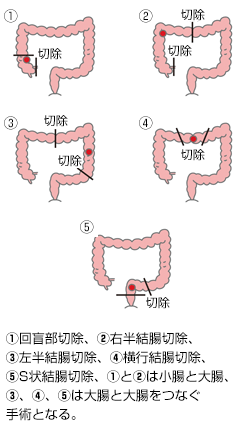
結腸がんの手術
<直腸がん>
肛門近くの直腸にできた早期がんは、開腹せずに肛門のほうから切除する「局所切除術」を行います。肛門括約筋(かつやくきん)(肛門を開閉する筋肉)を切らない方法と切る方法があります。
肛門側から取れないがんは開腹手術になります。直腸がんの手術には大きく分けて2つあります。ひとつはがんのある直腸と共に肛門も切り取ってしまい、結腸に人工肛門を作る方法です(直腸切断術)。もうひとつは肛門括約筋を残して結腸と肛門管、あるいは残った直腸をつなぐ肛門括約筋温存切除術です。
現在は患者さんのQOL(生活の質)![]() を考慮して、ほとんどが肛門括約筋温存切除術を行うようになりました。
を考慮して、ほとんどが肛門括約筋温存切除術を行うようになりました。
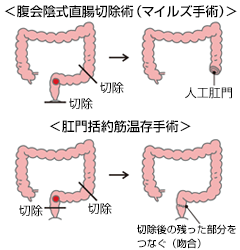
直腸がんの手術
直腸がんの手術後には合併症をおこすことがあります。その主なものは、排便の回数が多くなる、排尿障害(尿がでにくい、頻尿など)と性機能障害です。肛門を温存する手術では肛門は残るものの、直腸がないために便をためることができず、排便回数が非常に多くなります。また、直腸のまわりには泌尿器、生殖器を支配している神経が密にあるため、リンパ節を切除する際に、これらの神経が傷つくと排尿障害、性機能障害のような後遺症があらわれることがあります。周囲のリンパ節を取り去ることはがん根治(こんち)には必要不可欠なことですが、最近ではこれらの神経のあるところは極力温存する方法がとられています。
治療:内視鏡による治療法
内視鏡による治療法では、早期がんが対象となります。内視鏡を使って粘膜を切除する方法です。開腹手術に比べて切除部位が小さく、出血や痛みも少ないため患者さんにとって負担が少ないことが大きなメリットです。切除した部分は取り出し、組織を調べ、場合によっては追加切除を行いがんの病巣(びょうそう)を完全に切除します。一方、内視鏡治療には出血、穿孔(せんこう)![]() のリスクがあるため、慎重な操作が求められます。
のリスクがあるため、慎重な操作が求められます。
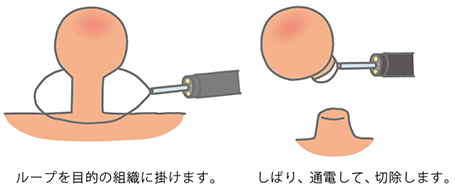
ポリペクトミー:
隆起(りゅうき)した病変にはポリペクトミーといって、高周波スネアとよばれる金属の輪の中にがんを取り込み、しばり、通電することにより切除します。
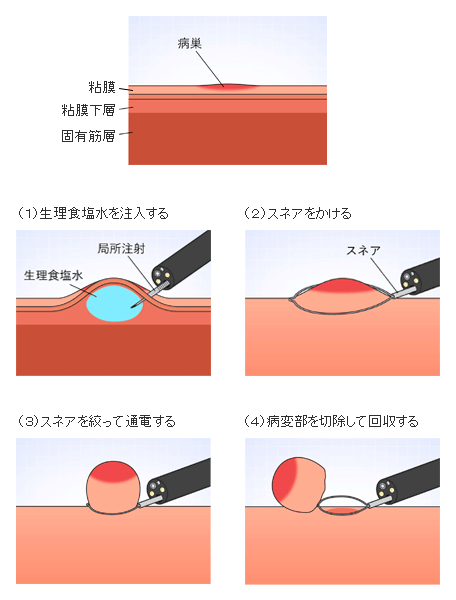
内視鏡的粘膜切除術(Endoscopic mucosal resection:EMR):
隆起していない病変、表面型の腫瘍![]() にも内視鏡による切除を可能にした方法です。粘膜下層に生理食塩水などを注入することにより、病巣を固有筋層から浮かせて高周波を用いて切り取る方法です。EMRは、下記のようなプロセスで行われます。
にも内視鏡による切除を可能にした方法です。粘膜下層に生理食塩水などを注入することにより、病巣を固有筋層から浮かせて高周波を用いて切り取る方法です。EMRは、下記のようなプロセスで行われます。
EMRの手技
内視鏡的粘膜下層はく離術(Endoscopic submucosal dissection: ESD):
EMRで一度に切り取ることができる病変がスネアの大きさ(約2cm)までと制限があるのに対し、より広範囲に一度に病変を切り取ることができる治療法として登場した手技が、ESDです。以前は外科手術を行っていた2㎝以上の病変でも、おなかを切らずに内視鏡で治療できることが多くなりました。ESDは、下記のようなプロセスで行われます。
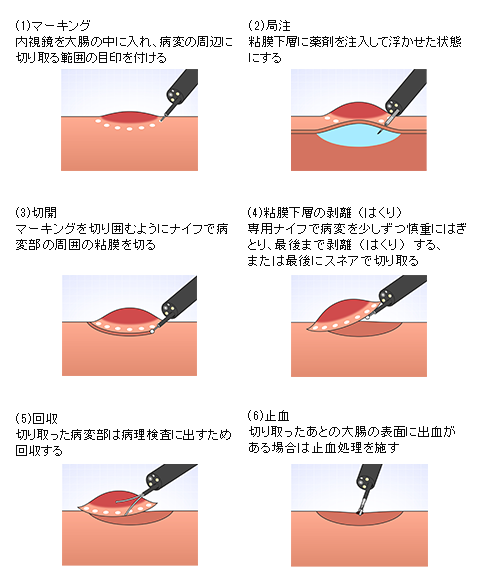
ESDの手技
ESD治療の際には、切開・回収・止血などの各プロセスに応じて、さまざまな内視鏡処置具が使われています。

切り取られた病変は、顕微鏡を使って組織の様子が確認されます(「病理検査」と呼ばれています)。
ESDでは大きな病変もひとかたまりで切除できるため、病理検査でのより正確な診断にも役立つと考えられています。
内視鏡での治療が可能な大腸がんは、リンパ節転移![]() がないと判断された早期がんだけです。大腸がんに対して行われている内視鏡治療はポリペクトミー、EMR、ESDのほか、ホットバイオプシーといって、ポリペクトミーのように腫瘍
がないと判断された早期がんだけです。大腸がんに対して行われている内視鏡治療はポリペクトミー、EMR、ESDのほか、ホットバイオプシーといって、ポリペクトミーのように腫瘍![]() をひっぱりあげ、把時し、高周波電流を通電することによって腫瘍
をひっぱりあげ、把時し、高周波電流を通電することによって腫瘍![]() を摘除(てきじょ)する方法が行われます。まれに穿孔
を摘除(てきじょ)する方法が行われます。まれに穿孔![]() や出血がみられることがあるため、治療当日は食事ができません。
や出血がみられることがあるため、治療当日は食事ができません。
大腸の早期がんの初回治療では約60%に内視鏡による治療が行われるようになり、手術に比べて患者さんの負担が軽減し、術後の生活の質も向上しました。
治療:腹腔鏡下切除術
腹腔鏡(ふくくうきょう)下切除術は手術のダメージを最小限にし、開腹手術に劣らない成績を期待したものです。腹壁に数ヵ所小さな穴を開けて、腹腔鏡と電気メスなどを入れて、モニター画像を見ながらがんを切除します。開腹手術に比べて、傷が小さく出血も少ないうえ、周りの他の臓器が外部の空気にふれなくてすむというメリットがあります。さらに、患者さんにとっては痛みも少なく、回復が早いため社会復帰も早くなります。
しかし、遠隔操作であるため、腹腔![]() 内での操作範囲に限界があること、臓器、血管の損傷がおこりうること、また、その損傷に気づきにくいことなどの技術の難しさがあります。このことから、リンパ節を取り去るのには適した方法ではありません。
内での操作範囲に限界があること、臓器、血管の損傷がおこりうること、また、その損傷に気づきにくいことなどの技術の難しさがあります。このことから、リンパ節を取り去るのには適した方法ではありません。
早期がんのなかで大腸内視鏡では切除が難しい大きさや形状のがんや、リンパ節転移![]() の可能性がある粘膜下に浸潤(しんじゅん)
の可能性がある粘膜下に浸潤(しんじゅん)![]() したがんが対象となります。傷は小さく、一般に手術後の痛みも軽減され、回復が早いといわれています。
したがんが対象となります。傷は小さく、一般に手術後の痛みも軽減され、回復が早いといわれています。
大腸の場合、特に手術中に外気に触れる部分が少ないことは非常におおきなメリットがあり、手術後の腸の運動の回復や、開腹手術でおこりやすい腸管の癒着(ゆちゃく)![]() が軽減されます。
が軽減されます。
一方、どうしても視野が限られるため、視野外に傷をつけたり、出血に気がつきにくいというリスクもともなっています。
治療:化学療法
大腸がんの化学療法は単独の治療と、手術の補助的立場の療法があります。
基本的に進行した大腸がんは、進行すると出血や腸閉塞(ちょうへいそく)をおこしたり、腸の輸送機能に障害がでるため、手術が第一の手段です。
そのため、化学療法は手術後に残された可能性のあるがんをたたくこと、それとともに再発をふせぐことを目的とした補助療法と、手術不可能な場合の代替の手段として選択されます。大腸がんの病期は、転移率、深達度(しんたつど)から総合して0期~IV期に分かれます。0、I期では再発の可能性が少ないため一般に化学療法は行いません。II期~IV期では手術後に化学療法を行います。
大腸がんの薬剤には内服、注射の両方がありますが、病期や患者さんの体力、生活などに応じて、単独、または組み合わせた治療が選択されます。また、大腸がんは肝臓への転移![]() が多いため、肝臓だけに転移
が多いため、肝臓だけに転移![]() している場合は、肝臓の病巣(びょうそう)のみに高濃度に抗がん剤を分布させる目的で、薬剤を肝動脈から注入することもあります。
している場合は、肝臓の病巣(びょうそう)のみに高濃度に抗がん剤を分布させる目的で、薬剤を肝動脈から注入することもあります。
抗がん剤の副作用には、骨髄抑制(こつずいよくせい)![]() (白血球や血小板などが減少する)、脱毛、嘔吐、下痢などがおこります。今日では、白血球を増加させる薬剤や抗がん剤による嘔吐を軽減させる薬剤などが開発されており、これらの薬剤を利用しながら、患者さんの負担を少しでも軽くして、抗がん剤治療を行えるようになりました。
(白血球や血小板などが減少する)、脱毛、嘔吐、下痢などがおこります。今日では、白血球を増加させる薬剤や抗がん剤による嘔吐を軽減させる薬剤などが開発されており、これらの薬剤を利用しながら、患者さんの負担を少しでも軽くして、抗がん剤治療を行えるようになりました。
治療:放射線療法、免疫療法
放射線療法は直腸がんに対して補助療法として行われています。がんに放射線をあて治療する方法です。
免疫療法は免疫賦活(ふかつ)剤![]() を用いて、体内の免疫細胞を活性化させる方法です。人間の身体のなかでは異物が体内に入ると、免疫細胞がそれを異物と認識し、排除しようとする働きがあります。この働きを活性化させて、がん細胞に対する攻撃性を高め、がんの縮小を試みる方法です。免疫療法単独ではめざましい効果ではありませんが、化学療法剤など他の療法と組み合わせることにより、がんを小さくする効果が高まるといわれています。
を用いて、体内の免疫細胞を活性化させる方法です。人間の身体のなかでは異物が体内に入ると、免疫細胞がそれを異物と認識し、排除しようとする働きがあります。この働きを活性化させて、がん細胞に対する攻撃性を高め、がんの縮小を試みる方法です。免疫療法単独ではめざましい効果ではありませんが、化学療法剤など他の療法と組み合わせることにより、がんを小さくする効果が高まるといわれています。
治療および手術後は定期的に診察を受け、経過観察を継続しましょう。
予防
大腸がんの発生と食生活には密接な関係があるといわれており、医学的に証明されているものもあります。
大腸がんのリスクをあげる食物としては、動物性の高脂肪、高たんぱくにかたよった食事、繊維食の不足、直腸がんではビールという報告もあります。
リスクを減少させる食事としては、穀物、豆類の繊維食、チーズ、牛乳、魚類の良質の蛋白質をバランスよくとることが奨められています。
肉は赤身の肉を選ぶなど脂肪のとりすぎに注意し、料理法を工夫するのも効果的です。果物、野菜だけでなく、海藻、こんにゃくは水に溶ける繊維で保水性に富んでいるため、大腸の粘膜を保護する働きももっています。野菜、果物、いも類、豆類、海藻、キノコ、穀物をバランスよく摂取すれば、低脂肪、高繊維の食事に近づけます。
また、ビタミンCやEは発がん物質がつくられるのを阻止するともいわれているので積極的にとることを心がけましょう。便秘は老廃物が長いあいだ腸に滞っている状態なので規則正しい排便が大切です。
また定期的に検査を受け、早期発見を心がけます。40歳以上、家族に大腸がんの人がいる、大腸ポリープがあった、潰瘍性大腸炎をわずらっている方々は特に注意が必要です。便に血が混ざる、便通の異常、腹痛など少しでも自覚症状がある場合には検査をお勧めします。大腸がんは粘膜にとどまっている状態であれば、ほとんどが完治可能と言われています。