おなかの病気・がんを知る
食道がんの検査
内視鏡検査
内視鏡検査は、先端にCCD(固体撮影素子)を搭載した電子スコープを用いて、直接、消化器粘膜を観察する方法です。
内視鏡検査は病巣(びょうそう)部を直接観察できることが大きな特徴です。主病巣の位置や大きさだけでなく、病巣の拡がりや表面の形状(隆起(りゅうき)や陥凹(かんおう))、色調などから、病巣の数やある程度の深達度(しんたつど)が判断できます。色素内視鏡検査といい、発見困難な凹凸のない病巣は色素と呼ばれる染色液を使って探す方法もあります。正常な粘膜上皮細胞が染まるのに対し、がんなどの異常のある部分は染まらないヨード‐でんぷん反応を利用した方法です。
もう1つの内視鏡検査の大きなメリットは、直接組織を採取し(生検:せいけん)、病理(びょうり)検査することができるため、病気の判定に役立つことです。
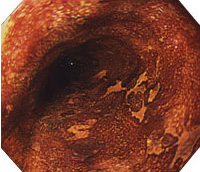
ヨード染色
X線検査
食道のX線検査はバリウム溶液を用いた撮影法です。バリウム溶液を飲んで、食道を通過するタイミングに撮影し、粘膜上の様子を観察するものです。がんなどの病巣(びょうそう)が粘膜にあると、微細な凹凸の変化や形態学的に異常な変化を影として見つけ出します。病巣の部位や個数などを予測できる補助的な検査法のひとつです。
食道がんを診断する場合、胸骨上縁、気管分岐部下縁、横隔膜の範囲の観察が必要とされています。X線撮影法はこの領域を把握できます。内視鏡検査のように病巣の表面や深達度(しんたつど)などは解明できませんが、病巣の位置や大きさ、狭窄(きょうさく)など食道の状態の全体像を把握できるメリットがあります。
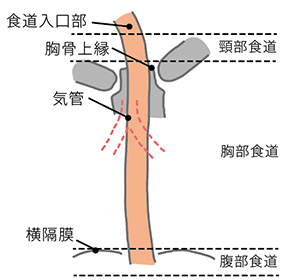
食道の区分
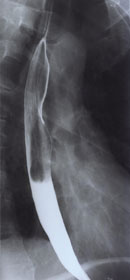
食道のX線画像
超音波内視鏡検査
超音波検査は組織の構造が変化する部位で、音波が跳ね返ってくる現象(エコー)を利用して、跳ね返りの強さや部位を画像として映し出す検査です。体表からの超音波検査では胃や腸の中の空気や腹壁、腹腔(ふくくう)の脂肪、骨が、エコーをとらえて画像にする際に妨げになることがあります。また、体表からのエコー検査では検査目的とする対象臓器近辺までの画像を得るために、超音波の減衰が少ない比較的低周波数の超音波により検査を行います。しかし、低周波数の超音波検査では分解能に限界があり、高い分解能を持った詳細な画像情報が必要となるがんの壁深達度(へきしんたつど)診断などには適しません。その欠点を改良したものが、超音波内視鏡検査です。超音波内視鏡は、内視鏡先端部にエコーを送受信する「超音波振動子」を兼ね備えた内視鏡です。
超音波内視鏡検査では、超音波が体腔内に溜まったガスを透過できない為、超音波振動子と観察部位との間に水を介在させて対応をしています。しかし、食道では、水を注入しても容易に水が流れ出てしまいます。その為、水を注入して膨張させて、食道の管腔壁面に密着させて超音波を発信する特殊なバルーンを装着して検査をおこなう方法(バルーン法)が一般的です。

超音波内視鏡先端部

超音波内視鏡先端部(バルーン装着)
食道内壁の表面を観察する内視鏡検査と異なり、粘膜下の状態をエコー像として観察する役割を果たします。5~30MHzという比較的高い周波数の分解能に優れた超音波内視鏡検査により、粘膜上皮の病巣(びょうそう)だけでなく、病巣がどのくらいまで深く進展しているか、リンパ節転移や、周りの臓器への浸潤(しんじゅん)などについての詳細な情報を得ることができます。これは、手術における切除範囲の決定等、治療方針に重要な役割を果たします。食道がんはリンパ節をはじめ、接している周囲の臓器への浸潤の可能性もあるため、これらを観察できるところに大きなメリットがあります。
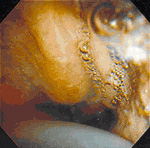
食道内部写真(バルーン装着)
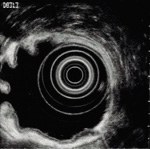
超音波内視鏡画像
CT検査、MRI検査
CT検査は身体にあらゆる角度からX線照射し、得られた情報をコンピューターで解析するものです。造影剤を使う場合と使わない場合がありますが、造影剤を用いる方法では病変がより鮮明に描き出され、検査したい臓器やその周辺をミリ単位の断層写真として観察できます。CT検査の結果はX線検査や内視鏡検査の結果と総合して病気を判定することに役立っています。また、がん治療(化学療法や放射線療法など)の効果の把握などにも用いられています。
食道の周囲には、気管・気管支、胸部大動脈、心臓、肺などの重要な臓器が隣接しています。そのため、食道がんの場合、主病巣(びょうそう)の大きさや状態の把握だけでなく、これら周りの臓器への浸潤(しんじゅん)、リンパ節への転移、また、肝臓や肺など離れた臓器に転移したかどうかを調べるのに優れています。
MRI検査は磁気による核磁気共鳴現象を利用して画像に描き出すものです。患者さんが被爆しないことやいろいろな断層面が撮影できるというメリットがありますが、血液の流れや呼吸、消化管の動きがノイズとなって影響し、画質が劣化する欠点もあります。
CT検査やMRI検査の結果はX線検査や内視鏡検査の結果と複合して、総合的な判断をすることに役立っています。
PET検査(Positron Emission Tomography)
PET(陽電子放射断層撮影)検査は、がん細胞が正常細胞よりも糖分を多く必要とする性質を活かし、陽電子を放出するブドウ糖に似た薬剤を利用し、体内での薬剤の分布を画像化する診断法です。CT検査やMRI検査が形態を画像化するのに対し、PET検査は細胞の活動性に応じて薬剤が集まる原理を利用することで、細胞の代謝の状態を画像化する検査です。また、PET検査は1回の検査で全身において、がんの検査を行うことができることが大きな特徴です。
しかし、全てのがんをPET検査で早期に発見できるわけでありません。薬剤の集積が少ない性質のがんもありますし、消化管粘膜に発生する極早期のがんの発見は困難です。また、薬剤は炎症部にも集まる性質をもつため炎症部とがんとの区別が難しいという問題もあります。
PET検査で発見されやすいがんとしては、肺がん、食道がん、膵臓がん、大腸がん、乳がんがあげられ、さらに、いままでの検診では見つけることが困難であった甲状腺がん、悪性リンパ腫、卵巣がん、子宮体がんが発見できることが期待されています。胃がん、腎がん、尿道がん、膀胱がん、前立腺がん、肝細胞がん、胆道がん、白血病など、場所によっては有用性が低い場合があるともいわれています。
平成22年4月から、PET検査は早期胃がんを除く全ての悪性腫瘍に保険が適応されるようになりましたが、他の検査や画像診断により病期診断、転移・再発の診断が確定できない場合に限定されています。その他の適応外の疾患や検診として受診する場合には全額自己負担となるため、かなり高額な検査になります。また、薬剤の製造装置および撮影装置の設備費用が非常に高く、検査可能な医療機関は限られています。
気管支内視鏡検査
気管支は食道の右前面に存在し、胸部上部食道の下縁あたりで左右の気管支に分かれています。気管と食道は隣接しているため、頸部(けいぶ)食道、胸部上部食道のがんは、接している気管支に浸潤(しんじゅん)する可能性があり、転移と共に重要です。
浸潤が進むと、食道の食べ物が気管に流れ込み、繰り返す咳や痰、肺炎の原因になります。気管支内視鏡検査は、気管、気管支の内腔を観察し、がんが浸潤しているかどうかの発見に大きな役割を果たしています。
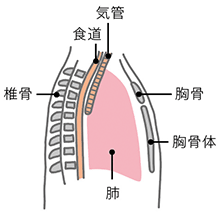
食道と気道の位置(側面)